Постковідний синдром: реабілітація пацієнтів
МОЗ наказом від 20.04.2021 № 771 затвердило Протокол надання реабілітаційної допомоги пацієнтам з коронавірусною хворобою (COVID-19) та реконвалесцентам (далі — Протокол). Протокол містить загальні рекомендації, що дають змогу оцінити ступінь важкості постковідних змін, скласти план обстеження й застосовувати ті чи ті методи фізичної реабілітації.
Як організувати скринінги здоров’я 40+
Що таке постковідний синдром
У лютому 2020 року ВООЗ класифікувала перебіг COVID-19 наступним чином:
- легкий перебіг — незначна гарячка, помірні респіраторні симптоми, кашель не супроводжується симптомами дихальної недостатності; шлунково-кишкові прояви не супроводжуються симптомами зневоднення; наявні симптоми спотворення чи відсутності нюху, спотворення смаку;
- середньоважкий перебіг — симптоми пневмонії; сатурація крові киснем не нижче 92%;
- тяжкий перебіг — симптоми пневмонії та/чи дихальної недостатності, наявні ознаки гострого респіраторного дистрес-синдрому, клініко-лабораторних даних сепсису та/чи септичного шоку.
Постковідний синдром: симптоми, чинники впливу
Трапляється, що симптоми COVID-19 можуть залишатися впродовж кількох тижнів чи місяців. У пацієнтів, які перенесли COVID-19, медики можуть спостерігати порушення функції органів і систем: легень, серця, мозку, нирок, судинної системи. До чинників, що провокують ушкодження, відносять:
- аутоімунні процеси;
- персистенцію (збереження) збудника в організмі;
- кисневу недостатність;
- тромботичну мікроангіопатію;
- венозну тромбоемболію;
- виражені запальні реакції;
- патологічні наслідки після гострого періоду (пневмофіброз).
Постковідним синдромом називають випадки, коли симптоми зберігаються впродовж більше ніж 4 тижнів. Симптоми такого синдрому можуть спостерігати під час або після захворювання COVID-19 і не можуть трактувати їх іншим діагнозом.
У різних людей симптоми постковідного синдрому відрізняються, та найпоширенішими ознаками є:
- кашель,
- задишка,
- відчуття втоми та загальна слабкість,
- тремтіння рук, м’язовий біль,
- погіршення сну,
- головний біль,
- втрата нюху та смаку,
- зниження концентрації.
Фізична та розумова перевтома, стреси та брак сну здатні посилювати ці симптоми.
Зверніть увагу! Постковідний синдром спостерігають щонайменше в третини пацієнтів, що перехворіли на COVID-19.
Реабілітація пацієнтів після COVID-19: мета й алгоритм
Протокол містить інформацію про те, як:
- надавати реабілітаційну допомогу пацієнтам у різних періодах реабілітації: гострому, післягострому, довготривалому;
- організувати роботу та визначити склад мультидисциплінарної реабілітаційної команди, що надає допомогу пацієнтам з COVID-19
COVID-19 є мультисистемною хворобою. Тож, щоб відновити нормальну життєдіяльність пацієнта, іноді потрібна навіть міждисциплінарна реабілітація. Розпочинати її слід в умовах інтенсивної терапії. Тривалість відновлювального процесу залежить від індивідуального стану пацієнта. Рішення виписати пацієнта приймається колегіально мультидисциплінарною командою.
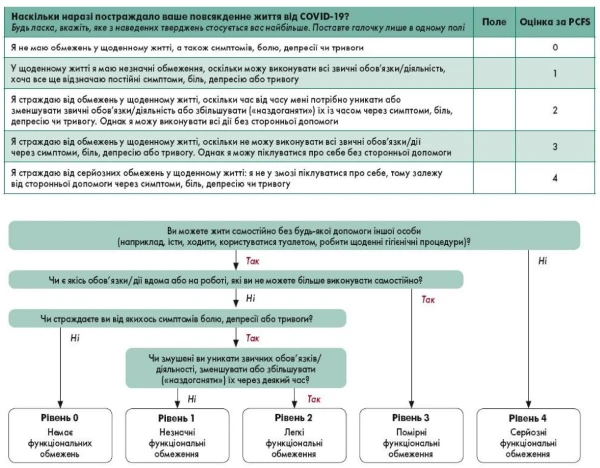
Зверніть увагу! Потреби пацієнта у реабілітації оцінюйте за допомогою самозвіту за шкалою Post-COVID-19 Functional Status (PCFS). При цьому опирайтесь на відповідну форму та блок-схему.
Самооцінку за шкалою PCFS виконують:
- під час першого прийому в клініці після COVID-19;
- через 4—8 тижнів після першого прийому в клініці;
- через 6 місяців з моменту першої оцінки.
Постковідний синдром: хто входить до реабілітаційної команди
Відповідно до Протоколу розробляти план реабілітації з огляду на стан пацієнта має багатопрофільна команда ЗОЗ.
Комплексний підхід до реабілітації, якого потребують пацієнти з постковідним синдромом, можливий лише при залученні до такої допомоги фахівців з різними компетентностями, що можуть закрити широкий спектр потреб пацієнта в цей період.
До складу мультидисциплінарної реабілітаційної команди, що допомагає пацієнтам з COVID-19 та реконвалесцентам, залучають:
- лікарів фізичної та реабілітаційної медицини;
- терапевтів фізичних, ерготерапевтів та їхніх асистентів;
- протезистів-ортезистів;
- психологів та психотерапевтів;
- терапевтів з мови та мовлення;
- сестер медичних з реабілітації.
Очолює команду лікар фізичної та реабілітаційної медицини в обов’язках якого передбачено:
- організувати роботу команди;
- забезпечити виконання індивідуального реабілітаційного плану;
- забезпечити виконання додаткових завдань, покладених на команду.
Якщо лікар фізичної та реабілітаційної медицини помічає потребу, то долучає до команди інших фахівців, необхідність в яких виникає в конкретних обставинах. Тому професійний та кількісний склад команди може різнитися.
Зверніть увагу! Фахівці з реабілітації мають використовувати ЗІЗ відповідно до Стандартів медичної допомоги «Коронавірусна хвороба (COVID-19)», затверджених наказом МОЗ від 28.03.2020 № 722, якщо перебувають у радіусі 1 м навколо пацієнта та/або контактують із виділеннями з дихальних шляхів.
Стандартизована медична документація сестри медичної
Напрямки реабілітації пацієнтів з постковідним синдромом
Напрямки реабілітації, потребу в яких мають пацієнти з COVID-19 та реконвалесценти, викладені в таблиці нижче.
Тип реабілітаційного втручання | Мета втручання | Основні заходи |
Респіраторна реабілітація | Реабілітація направлена на боротьбу з наслідками тривалої іммобілізації, пов’язаної з вентиляційною підтримкою:
Таку реабілітацію рекомендують навіть для людей із незворотними порушеннями структури легень | Складниками легеневої реабілітації, залежно від професії пацієнта, є:
Визначають потребу в кисні в стані спокою, а також при фізичних навантаженнях перед випискою із стаціонару. За даними такого обстеження лікар приймає рішення щодо кисневої терапії: в амбулаторних умовах в спокої та після фізичного навантаження, короткими курсами (по 10-20 хв при виникненні симптомів гіпоксемії) чи довгими курсами (більше 15 год на день)
|
Фізична терапія | Фізична терапія дозволяє:
| Обсяг реабілітаційних заходів залежить від рівня свідомості пацієнта та його здатності виконувати фізичні вправи. Фізичну реабілітацію припиняють за наявності гемодинамічної нестабільності пацієнта. Під час роботи фізичного терапевта з пацієнтом, слід вжити усіх заходів, щоб убезпечити персонал від ризику інфікування COVID-19. |
Впливає на м’язово-скелетні, кардіо-респіраторні, комунікативні, неврологічні та психоемоційні порушення. Полегшити виконання пацієнтом повсякденних занять, відновити чи покращити функціональні навички, модифікувати заняття пацієнта чи адаптувати їх під повсякденні потреби, | Заходи у відділенні інтенсивної терапії передбачають:
| |
Заходи в стаціонарному відділенні:
| ||
Заходи на амбулаторному етапі:
| ||
Терапія мови та мовлення | Мовної реабілітації потребують пацієнти з порушенням комунікації та ковтання | Усі заходи проводять з дотриманням заходів, що запобігають утворенню аерозолю та запобігання інфікування інфекцією COVID-19 |
Зверніть увагу! Фахівці, які долучені до реабілітації та контактують з виділеннями з дихальних шляхів пацієнта, повинні використовувати засоби індивідуального захисту.
Формат легеневої реабілітації може передбачати і амбулаторні умови, і умови стаціонару, і дистанційний формат. Тривалість стаціонарних програм — від 6 до 9 тижнів.
Зверніть увагу! У межах легеневої реабілітації спочатку застосовують вправи низької інтенсивності, зокрема з пацієнтами, яким потрібна киснева терапія.
Повсякчас стежте за частотою серцевих скорочень, пульсоксиметрією, артеріальним тиском тощо.
Як дотриматися нових вимог до управління вакцинамиОрганізація процесу реабілітації при постковідному синдромі
Потреби пацієнта, який переніс COVID-19, різняться залежно від періоду захворювання.
Період захворювання | Потреби пацієнта | Обсяг реабілітаційної допомоги |
Гострий | Пацієнти, що потребують вентиляційної підтримки | Реабілітаційна допомога направлена на:
|
Пацієнти, яких перевели з ВІТ/ПІТ; пацієнти, які перебувають на стаціонарному лікуванні | Здійснюють заходи, направлені на покращення:
| |
Післягострий | Пацієнти, що перебувають в реабілітаційних закладах та не мають протипоказів до розширення реабілітаційних заходів | Здійснюють заходи, направлені на:
|
Довготривалий | Пацієнти, що перебувають в реабілітаційних закладах та виписані додому | Реабілітаційна допомога направлена на поступове розширення обсягів фізичних навантажень, навчання технік енергозбереження, модифікації поведінки залежно від потреб пацієнта |
Зверніть увагу! При виявленні пацієнтів з тахі- та брадикардією, гіпер- та гіпотонією, тахіпное, SpO2 < 90%, які потребують вентиляції легень в режимі позитивного тиску під час видиху понад 10 см вод.ст., пацієнтів з гіпо- чи гіпертермією, вперше встановленою аритмією та ішемією міокарда, ознаками шоку, симптомами тромбозу глибоких вен, підозрою на стеноз аорти, декомпенсованими захворюваннями печінки та нирок, наявності нестабільних переломів, підвищеного внутрішньочерепного тиску, питання про початок реабілітації вирішується в кожному конкретному випадку окремо.
Як організовують процес реабілітації при посткоронавірусному синдромі в домашніх умовах
Пацієнта з постковідним синдромом перед випискою додому навчають методів самостійної реабілітації – вправам, які дають змогу поліпшити свій стан та вплинути на певні прояви захворювання.
Проблема | Вправи та дії, які допоможуть полегшити стан |
Задишка | При раптовій задишці слід зайняти положення, при якому стан покращується:
Слід виконати певні дихальні техніки:
|
Фізичні вправи | До комплексу фізичних вправ входять:
Перед виконанням основної частини фізичних вправ виконують розминку: знизування плечима, кругові рухи плечима, нахили вбік, підняття колін, підняття п’яток та пальців, кругові рухи щиколотками. Розминка повинна тривати не менше 5 хвилин. |
Проблеми з голосом | Проблему хриплого чи занадто тихого голосу вдається зкорегувати якщо:
|
Формування навичок вживання їжі та напоїв, ковтання | Для тренування навички ковтання можна скористатись наступними вправами:
|
Пониження концентрації уваги та пам’яті | Допомогти можуть фізичні вправи, вправи для мозку, застосування нотатників, різних способів нагадування про речі, які необхідно виконати. Якщо слід виконати великий обсяг роботи, варто вчитись ділити її на частини, які виконати буде легше |
Виконання повсякденних дій | Повсякденні необхідні завдання буде легше виконати, якщо:
|
Стрес та погіршення настрою | Зменшити відчуття страху та покращити настрій можна, якщо:
|
Прийняття рішення стосовно звернення до медичного працівника | До медичного працівника слід звернутись в наступних випадках:
|
Зверніть увагу! Пацієнт повинен пам’ятати, що до медичного працівника слід звернутись в ситуації, якщо стан погіршився, а вправи для самодопомоги не призвели до його покращення.
Науковці та ВООЗ продовжують масштабні дослідження віддалених наслідків COVID-19, тож і перелік реабілітаційних заходів за постковідного синдрому буде розширюватися.