Медицинская карта стационарного больного: как заполнять
История болезни не только медицинский, но и юридический документ. Поэтому записи в ней должны быть четкими и легко считываемыми. Замазка, заклеивание исправленного текста не допускается, также запрещено вносить дополнительные записи без соответствующих оговорок. Грамотные, содержательные записи истории болезни могут стать одним из свидетельств высокого качества лечебно диагностического процесса.
Чи надавати медсестрі доступ до електронного кабінету лікаря в МІС
Правила оформления истории болезни
Форма первичной медицинской документации № 003/о «Медицинская карта стационарного больного» и инструкция по ее заполнению утверждены приказом Минздрава от 14.02.2012 № 110 (далее — Приказ № 110). Документ требует фиксации всей информации о ходе заболевания, результатах обследования пациента на протяжении всего времени его пребывания в стационаре.
Историю болезни в лечебных заведениях могут вести как в бумажном, так и в электронном формате. Электронный документ должен содержать ту же информацию, что и бумажный соответствие.
Сохраняют историю болезни на протяжении 25 лет.

Правила оформления медицинской карты стационарного больного в приемном отделении
Вид информации | Содержание |
Информация о медицинском учреждении, куда госпитализированного пациента | Наименование, код и полный почтовый адрес заведения здравоохранения |
Информация о пациенте | Паспортные данные, возраст и пол пациента, место его проживания и работы, название и номер документа, удостоверяющего личность, его группу крови и резус-принадлежность |
Данные о текущей госпитализации | Дата и время госпитализации, кем направлен (наименование и код), диагноз при госпитализации; были ли госпитализации по поводу данного заболевания раньше. Указывают наличие аллергических реакций и даты обследований на ВИЧ-инфекцию и проведение реакции Васермана |
Результат лечения | Дата и часы выписки (смерти) пациента и количество проведенных койко-дней |
Врач приемного отделения заполняет также специально отведенный в истории болезни лист «Запись врача приемного отделения», в котором кратко указывает данные анамнеза болезни и жизни, объективное состояние пациента.
Жалобы больного выявляют в порядке их значимости и детализируют. Историю развития заболевания (anamnesis morbi) излагают кратко. В анамнезе заболевания должны быть отражены сведения, непосредственно относящиеся к течению этого заболевания или влияющие на тактику ведения пациента.
Внимание! Обязательно стоит отметить время осмотра больного врачом.
Далее собирают сведения о жизни (anamnesis vitae) больного, перенесенные им заболевания. Во время сбора анамнеза этапы развития заболевания прослеживают на основе рассказа больного о себе или на основании сведений, сообщаемых его родственниками.
Объективный статус (status praesens) заполняют кратко, с описанием всех органов и систем, обозримых. Наиболее подробно описывают выявленные патологические изменения. Если есть повреждение криминального характера, то их описывают подробно, поскольку может потребоваться проведение судебно-медицинской экспертизы. Указывают результаты осмотра пациента о наличии педикулеза и чесотки в графах 37 и 38.
Больного знакомят с режимом дня и запретом курения, после чего он устанавливает свою подпись и указывает дату.
Записи в историю болезни врач приемного отделения завершает формулировкой строчки «Диагноз при госпитализации». Другие записи, включая клинический диагноз, заполняет лечащий врач.
Записи врач подтверждает собственной подписью и указывает свою фамилию, имя, отчество и регистрационный номер.
Чи має право пацієнт фотографувати свою медичну карту
Правила оформления медицинской карты стационарного больного лечащим врачом
При поступлении больного непосредственно в стационарное отделение лечащий врач начинает обследование и делает соответствующие записи в форме № 003/о.
Ежедневные записи в истории болезни лечащий врач делает каждый день, а при интенсивном наблюдении записи могут быть даже почасовыми. Записи следует формулировать кратко и четко, обязательно указывать время проведения осмотра пациента.
Осмотр пациента врачом, заведующим отделением, консультантами необходимо обязательно фиксировать. В отсутствие записи будет непонятно, проводили ли вообще в этот день осмотр пациента. Значительные проблемы могут возникнуть при подаче пациентом (его родными) жалобы или обращения в суд. В день выписки пациента из стационара дневниковую запись следует сделать максимально подробной.
В дневниках должны отражаться динамические изменения состояния больного, его объективного статуса, данные лабораторно-инструментальных исследований.
Записи о трансфузиях биологических жидкостей, введение наркотических препаратов медработники осуществляют согласно требованиям нормативных документов и заверяет подписью лечащий врач.
Записи консультантов должны содержать дату и время проведения консультаций, фамилию, имя, отчество и специальность консультанта, описание патологических изменений, формулирование диагноза, конкретных рекомендаций по дальнейшему ведению больного. Рекомендации консультантов реализуют только в период нахождения больного в стационаре. Историю болезни хранят в папке лечащего врача.
Если больному проведено хирургическое вмешательство, то на второй странице истории болезни указывают:
- дату (месяц, число, часы) операции;
- название;
- метод обезболивания;
- усложнение.
При выписке или смерти больного необходимо указать число проведенных в стационаре койко-дней, день госпитализации и день выписки (смерти) считаются как один день.
При смерти больного лечащий врач составляет посмертный эпикриз. Патологоанатом заполняет графу «Выписка из протокола патологоанатомического обследования».
Выписной или посмертный эпикриз подписывает врач. Он должен закодировать основной клинический и патологоанатомический диагнозы. Завершенную историю болезни подписывают врач и заведующий отделением.
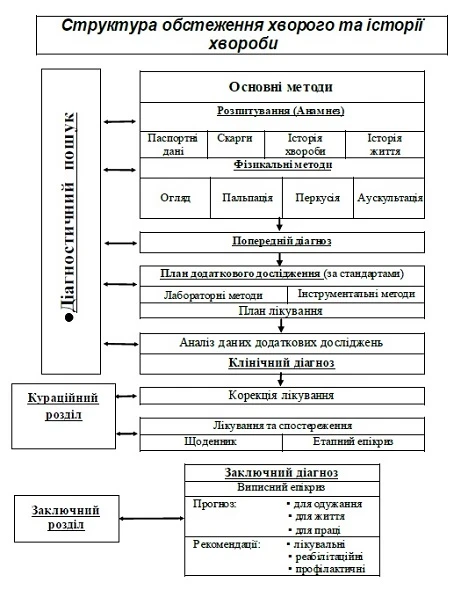
Схема обследования и истории болезни
Документы для заполнения при оформлении медицинской карты стационарного больного
При оформлении медицинской карты стационарного больного часть информации медики вносят в другие учетные медицинские документы в определенных случаях:
- форма № 008/о «Журнал записи оперативных вмешательств в стационаре» утверждена Приказом № 110 — заполняют при проведении оперативного вмешательства;
- форма № 003-4/о «Листок лекарственных назначений» утверждена приказом Минздрава от 29.05.2013 № 435 — заполняет лечащий врач при назначении ему режима пребывания в стационаре, обследование, лечение; заполняют документ в день госпитализации и делают коррективы в течение всего времени лечения;
- форма № 066/о «Карта пациента, выбывшего из стационара», утвержденная Приказом № 110 — заполняют на основании данных истории болезни и передают историю болезни в кабинет статистики для обработки данных, а затем в архив заведения;
- форма № 106/о «Врачебное свидетельство о смерти» утверждена приказом Минздрава от 08.08.2006 № 545 — заполняют в случае смерти пациента; вносят данные о патологических состояниях, которые привели к непосредственной причине смерти и другие существенные состояния, способствовавшие смерти; основную причину смерти кодирует лечащий врач, врач-патологоанатом или судебно-медицинский эксперт.
При выявлении у больного побочного действия на лекарственные средства лечащий врач производит соответствующую запись в медицинской форме стационарного больного.
⚡ Працюємо з операційною системою ⚡ Встановлюємо необхідне програмне забезпечення ⚡ Організовуємо роботу та навчання працівників ⚡ Працюємо в команді ⚡ Працюємо з МІС


