Кесарів розтин: протокол лікування
Стандарти і протоколи, які МОЗ затвердило у 2021—2026 роках
Перш ніж проаналізувати протокол «Кесарів розтин», розглянемо загальні статистичні дані від ВООЗ.
В Україні постійно зростає частота кесаревого розтину (КР), а відповідно й ризик материнської та перинатальної захворюваності і смертності.
✎ Як визначає ВООЗ, показник кесаревого розтину має складати 7%. У такому разі це свідчить про позитивний вплив на здоров’я матерів та дітей. В Україні в період 2015—2020 рр. цей показник зріс до 26,3%. Динаміка вважається негативною.
Кесарів розтин: протокол (загальні відомості)
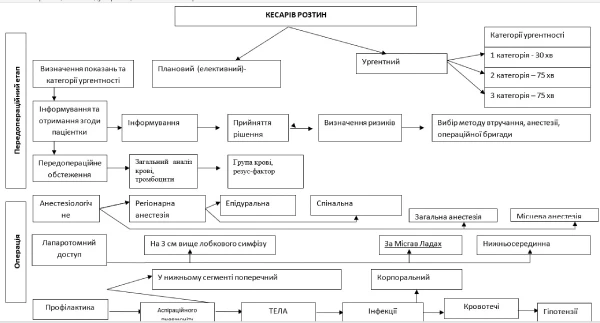
Уніфікований клінічний протокол «Кесарів розтин» МОЗ затвердило наказом від 05.01.2022 № 8.
Документ має на меті забезпечити якість, ефективність та рівні можливості доступу до акушерської допомоги пацієнтам на основі доказів ефективності медичних втручань шляхом операції кесарів розтин. Для цього в процесі надання акушерської допомоги шляхом застосування оперативного розродження медики мають застосовувати найкращі світові практики, щоб в зменшити материнські та перинатальні ускладнення.
Протокол кесарів розтин: переваги
У 2022 році МОЗ:
- оновило та деталізовало показання та протипоказання до операції кесаревого розтину;
- уперше навело ризики цієї операції для матері і дитини;
- осучаснило методи профілактики ускладнень оперативного втручання.
Також клінічний протокол пропонує нові підходи до визначення показань щодо КР, залучення вагітної та її родини до вибору методу розродження, виключення явища патерналізму при виборі методу КР, виключення випадків КР за бажанням вагітної.
Протокол «Кесарів розтин» призначений:
- для керівників ЗОЗ та їх заступників;
- фізичних осіб-підприємців, які одержали ліцензію на провадження господарської діяльності з медичної практики та надають медичну допомогу відповідного виду;
- лікарів-акушерів-гінекологів;
- лікарів загальної практики – сімейної медицини;
- лікарів анестезіологів;
- лікарів-неонатологів;
- медичних сестер, акушерок;
- студентів медичних вищих навчальних закладів;
- лікарів-інтернів;
- організаторів охорони здоров’я.
✎ В основі оновленого документа — рекомендації Клінічної настанови NICE guideline Caesarean birth (NG 192).
Як додатки до клінічного протоколу подані:
- інформована згода на кесарів розтин;
- основні етапи проведення операції кесарева розтину;
- алгоритм анестезіологічного забезпечення кесарева розтину;
- анестезія при кесаревому розтині;
- алгоритм спостереження за породіллею після КР за часом;
- епікриз після операції кесарева розтину;
- загальні принципи та алгоритм проведення кесарева розтину.

Кесарів розтин: показання та терміни виконання
Щоб знизити показник смертності новонароджених та запобігти материнській смертності при КР, важливо дотримуватися чотирьох основних заходів:
- Виконувати КР за показаннями з боку матері і плода.
- Виявляти та лікувати інфекції, корегувати фактори ризику інфекцій, зокрема профілактичне застосування антибіотиків при кесаревому розтині.
- Не рекомендувати антенатальну коріткостероїдну терапію для жінок із запланованим кесаревим розтином на пізній стадії недоношеності (34-36+6 тижні).
- Не виконувати пологи шляхом кесаревого розтину для поліпшення результатів у недоношених дітей, попри головне або сідничне передлежання як оптимальниий спосіб розродження.
Протокол МОЗ «Кесарів розтин» визначає показання до планового (елективного) кесаревого розтину:
- передлежання плаценти — за даними УЗД у терміні 36+тиж. нижній край плаценти розташований на < 2см від внутрішнього вічка;
- тазове передлежання плода — після невдалої спроби зовнішнього повороту плода у 36 тижнів; за наявності протипоказань до зовнішнього повороту за наполяганням вагітної;
- поперечне положення плода;
- тазове передлежання або неправильне положення першого плода за багатоплідної вагітності;
- моноамніотична двійня;
- синдром затримки росту одного з плодів за багатоплідної вагітності;
- рубець на матці за наявності протипоказань до вагінальних пологів — попередній корпоральний кесарів розтин, T- або J-подібний розріз матки за попередньої операції, розрив матки в анамнезі, понад один кесарів розтин в анамнезі, стан після гінекологічних втручань з проникненням у порожнину матки, відмова жінки від спроби вагінальних пологів;
- первинний генітальний герпес менше ніж 6 тижнів до пологів;
- екстрагенітальні захворювання та синдроми:
- система кровообігу: висока легенева гіпертензія, дилатація висхідної аорти > 45 мм, тяжкий аортальний стеноз, прийом вагітною оральних антикоагулянтів (антагоністів вітаміну К), інфаркт міокарда за даної вагітності, тяжка серцева недостатність (функціональний клас ІІІ або ІV за NYHA);
- дихальна система: захворювання легень, що обумовлюють загрозу пневмотораксу, легенева кровотеча, що мала місце менш ніж за 4 тижні до розродження;
- нервова система; внутрішньомозкові пухлини, гіпертензивно-лікворний синдром, аневризми церебральних судин, артеріо-венозні мальформації, стан після геморагічного інсульту;
- орган зору: геморагічна форма ретинопатії, перфоративна виразка рогівки, поранення очного яблука з проникненням, гострий приступ глаукоми;
УВАГА! Будь-яка інша офтальмологічна патологія, окрім вищезазначеної, не є показанням до кесаревого розтину - цукровий діабет — передбачувана маса плода > 4500 г;
- гепатит С у поєднанні з ВІЛ-інфекцією;
- ВІЛ-інфекція: вірусне навантаження > 50 копій/мкл.
- пухлини або кісткові деформації малого тазу, що перешкоджають народженню дитини;
- рак шийки матки;
- розрив промежини ІІІ ступеня в анамнезі, стан після пластичних операцій на промежині;
- стан після хірургічного лікування сечостатевих або кишково-статевих нориць;
- вади розвитку плода, що підлягають хірургічній корекції у ранньому неонатальному періоді: діафрагмальна кила, спінальні дизрафії, гастрошизис, тератоми — за рішенням перинатального консиліуму з залученням профільного хірурга;
- зрощені близнюки;
- дострокове розродження після повторних гемотрансфузій при імунних конфліктах.
Запропоновані терміни виконання кесаревого розтину:
- після повних 39 тижнів вагітності — плановий елективний КР;
УВАГА! Не виконуйте плановий кесарів розтин раніше 39 тижня вагітності, оскільки це може збільшити ризик патології дихальних шляхів у новонародженого.
- після 38 тижнів — плановий КР у випадку багатоплідної вагітності;
- 38—39 тижнів — до відходження навколоплідних вод та/або до початку пологів з метою профілактики вертикальної трансмісії при ВІЛ-інфікуванні матері;
- 32—33 тижні — після попередньої профілактики РДС у ЗОЗ, що надають третинну (високоспеціалізовану) медичну допомогу у разі моноамніотичної двійні.
Протокол «Кесарів розтин»: про що має поінформувати лікар
Якщо жінці пропонують кесарів розтин, лікар має проконсультувати її щодо загальних правил проведення операції:
- Розповісти, що кесарів розтин — це хірургічна операція, під час якої лікар-акушер-гінеколог вилучає дитину через розріз черевної стінки та матки. Здебільшого обидва розрізи поперечні. Якщо розглядається можливість нижньосерединного розрізу черевної стінки або класичного корпорального на матці, жінку необхідно поінформувати про причини і додаткові ризики.
- Поінформувати про можливі види анестезії, щоб вона могла обрати свідомо. Анестезіолог повинен надати загальну інформацію про обраний метод, ризики, переваги та можливі ускладнення.
- Повідомити про наслідки для майбутніх вагітностей та пологів, зокрема уточнити, що після оперативних пологів шанси повторного кесаревого розтину зростають.
- Наголосити, що у випадку відсутності показань і лише за бажання жінки КР не проводять.
- Звернути увагу, що можливе перебування в стаціонарі довше, ніж за умови вагінальних пологів.
- Дати підписати поінформовану згоду на медичне втручання (Додаток 1 до протоколу).
Якщо жінка відмовляється від показаної операції, вона має підписати поінформовану відмову. За умови відмови цей факт вносять до історії пологів за присутності щонайменше трьох медичних працівників.
Під час консультування лікар також має:
- надати інформацію про різні засоби та методи контрацепції, їх переваги та недоліки;
- допомогти обрати метод контрацепції, що найбільше підходить жінці;
- навчити жінку та її партнера використовувати цей метод ефективно.
У межах консультації з планування сім’ї важливо звернути увагу жінки, що якщо впродовж двох років після КР виникає повторна вагітність, її можуть супроводжувати:
- передлежання плаценти — у 1,5 рази* за наявності одного КР в анамнезі, та у 2 рази* за наявності двох КР в анамнезі;
- відшарування плаценти — у 1,3 рази*;
- підвищений ризик розриву матки при спробі вагінальних пологів після КР.
* У порівнянні з повторною вагітністю після вагінальних пологів.
✎ Найвищий ризик виникнення цих ускладнень спостерігають, якщо вагітність настає протягом першого року після КР. Повторна вагітність упродовж двох років після попереднього КР не є показанням до переривання вагітності.
Нові вимоги до організації та проведення вакцинації
Контрацепція після КР
Жінки, які перенесли КР, мають використовувати такі самі методи контрацепції в післяпологовому періоді, як і жінки після вагінальних пологів.
✎ ВМК можна застосовувати жінкам після КР.
Якщо жінка бажає провести добровільну хірургічну стерилізацію під час КР, лікар додатково консультє її та отримує поінформовану згоду на розширення оперативного втручання.
✎ Хірургічна стерилізація не можлива в разі ургентного КР (категорії ургентності 1,2).
Зворотні довготривалі методи контрацепції (ВМК) радять жінкам з активним використання психоактивних речовин, зокрема опіоїдів після набуття ними свідомого та адекватного відношення до обставин.
Жінки з ВІЛ-інфекцією застосовують методи планування сім’ї з огляду на клінічний стан та виконання репродуктивних планів. Пріоритетними є застосування ВМК або добровільна хірургічна стерилізація через особливості взаємодії естрогенів з антиретровірусними препартами.
Кесарів розтин: ризики для жінки та дитини
Протокол «Кесарів розтин» визначає ризики, пов’язані з операцією КР:
- для жінок:
- тромбоемболічна хвороба;
- масивні акушерські кровотечі;
- постнатальна депресія;
- нетримання калу (виникає більше ніж через 1 рік після пологів; порівняно з вагінальними пологами);
- для дітей:
- госпіталізація до відділення новонароджених;
- інфекційна захворюваність;
- стійка словесна затримка мовного розвитку;
- дитяча смертність у віці до 1 року;
- для жінок, які мають суперечливі або обмежені дані:
- поступлення до ВАІТ;
- мертвонародження при наступній вагітності;
- для немовлят, які мають суперечливі або обмежені дані:
- захворюваність дихальних шляхів;
- дитячий церебральний параліч;
- розлад аутистичного спектру;
- діабет 1 типу.