Методики догляду за недоношеними дітьми
Впровадження у клінічну практику сучасних рекомендацій, міжнародних та вітчизняних протоколів тривалий час було неможливим через недостатнє технічне оснащення. Проте впродовж останнього десятиліття в Україні істотно збільшилося забезпечення необхідною сучасною апаратурою закладів охорони здоров’я, в тому числі Вінницької обласної дитячої клінічної лікарні.
Нині відділення для недоношених дітей нашої лікарні достатньо оснащено сучасними апаратами для штучної вентиляції легень, інкубаторами для новонароджених, моніторами (пульсоксиметрами, капнографами, кардіомоніторами), інфузійними насосами та лампами фототерапії.
Неонатологія: сучасні стандарти та методики догляду за недоношеними дітьми
Протягом останнього часу досягнуто значних успіхів у зниженні перинатальної і ранньої неонатальної смертності, збільшилося виживання недоношених новонароджених. Це стало можливим завдяки впровадженню в практику складних технологій, найновішого обладнання, які дають змогу довго підтримувати життєво важливі функції хворого при термінових станах:
- штучна вентиляція легень;
- моніторинг основних показників роботи органів і систем;
- підтримування спеціально наданого температурного режиму;
- підтримування вологості повітря.
В арсеналі засобів неонатології є також спеціальні розчини для повноцінного парентерального харчування, підтримування артеріального тиску, розчини імуноглобулінів, сурфактантзамінюючі препарати.
Стрімкий розвиток неонатології протягом останніх десятиліть, як у всьому світі в цілому, так і в Україні зокрема, забезпечив істотне підвищення виживання важкохворих новонароджених, зокрема і глибоко недоношених (з масою до 1500 грамів), дітей.
У 2007 році Україна перейшла на нові критерії реєстрації живонародження, відповідно до яких життєздатною є дитина з вагою понад 500 грамів зі строком гестації від 22 тижнів (відповідно до наказу Міністерства охорони здоров’я України «Про затвердження Інструкції з визначення критеріїв перинатального періоду, живонародженості та мертвонародженості, Порядку реєстрації живонароджених і мертвонароджених» від 29.03.2006 № 179).
У зв’язку з цим у галузі перинатології і неонатології загострилася ціла низка проблем, які потребують негайного розв’язання. З одного боку, прогнозоване Всесвітньою організацією охорони здоров’я зростання показників перинатальної, неонатальної і малюкової смертності в Україні диктує нагальну потребу в продовженні удосконалення лікування новонароджених та здійсненні ретельного аналізу чинників, що впливають на ці процеси.
З іншого боку, серед дітей, що вижили, частішають випадки внутрішньочерепних крововиливів, уражень мозку, порушень зору і слуху, які призводять до інвалідності.

Враховуючи подальші істотні витрати суспільства на лікування і реабілітацію, економічну та соціальну адаптацію інвалідів з дитинства для всіх країн, надзвичайно актуальним слід вважати удосконалення перинатальної допомоги, підвищення якості виходжування дітей з дуже малою масою тіла тощо.
На цьому етапі ключову роль відіграють саме медичні сестри. Звичайно, призначати лікування і режим, керувати діями середнього медичного персоналу має лікар, але безпосередньо виконавцем його призначень є саме медсестринський персонал.
Спостерігаючи за дитиною протягом чергування, саме медичні сестри першими фіксують найменші зміни в поведінці і стані:
- поява зригування;
- поява ціанозу;
- відмова від смоктання;
- зміни в частоті випорожнень тощо.
Звертаючи на це увагу лікаря, медичні сестри допомагають своєчасно виявити різну патологію.
Дослідження ефективності різних методик догляду за недоношеними дітьми у Вінниччині
Щоб з’ясувати закономірності успішного лікування дітей з екстремально малою масою тіла з урахуванням оптимальних строків переведення у відділенні для недоношених дітей, респіраторної підтримки, антибактеріальної терапії, парентерального та ентерального харчування, ефективних методів сестринського догляду, на базі відділення для недоношених дітей Вінницької обласної дитячої клінічної лікарні було проведено низку досліджень.
Зокрема, протягом періоду з травня 2010 року до травня 2013 року під наглядом спеціалістів перебували 40 новонароджених з екстремально малою масою тіла (до 1000 грамів) та 25 новонароджених з дуже малою масою тіла (від 1000 до 1500 грамів).
Проведений аналіз засвідчив, що на тлі зростання народжуваності, яка реєструвалась у 2011 році, істотно збільшувалася частка недоношених дітей (табл.).
Рівень виживання глибоконедоношених дітей у Вінницькій області
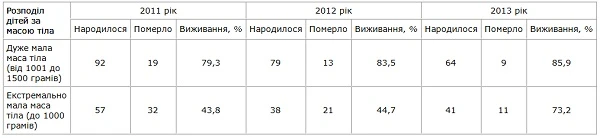
У групі дітей з екстремально малою масою тіла 20% були переведені протягом першої доби, 40% — протягом двох–семи діб (оптимальний строк), решта — після сьомої доби життя. При цьому мінімальна тривалість перебування у відділенні анестезіології та інтенсивної терапії становила 2 доби, максимальна — 54, середня — 14,2 доби.
У групі недоношених з екстремально малою масою тіла 80% дітей перебували на штучній вентиляції легень, середня тривалість якої становила 10,9 діб.
Середня кількість ліжко-днів у нашій лікарні з перебуванням у відділенні для недоношених становила 70,9 діб.
Невідкладна допомога новонародженим з дуже малою і екстремально малою масою тіла включала у свою структуру раннє ентеральне годування за принципом мінімального трофічного живлення та парентеральне збалансоване харчування з використанням препаратів амінокислот (аміновен), жирових емульсій (ліпофундин) і вуглеводів із забезпеченням новонароджених нутрієнтами відповідно до сучасних вимог. Всі діти отримували антибіотики та пробіотики. Комплексна терапія передбачала використання препаратів внутрішньовенних імуноглобулінів.
У групі дітей з екстремально малою масою тіла 50% отримувало внутрішньовенний імуноглобулін, 100% — парентеральне харчування з використанням амінокислот (аміновен), 30% — парентеральне харчування з використанням жирів (ліпофундин).
Для недоношених дітей з гестаційним віком до 31−32 тижнів застосовували зондове годування материнським молоком та спеціальними сумішами для недоношених дітей з проведенням часткового парентерального харчування.
З досвіду роботи було помічено, що ранній початок ентерального вигодовування сприяє стимуляції розвитку слизової шлунково-кишкового тракту, поліпшує моторику кишківника, підвищує секрецію регуляторних гормонів, сприяє фізіологічному заселенню кишківника мікрофлорою, нормалізує кровопостачання кишківника. Ранній початок часткового ентерального вигодовування сприяє зниженню розвитку виразково-некротичного ентероколіту.
Рекомендації щодо формування методик догляду за недоношеними дітьми
Для годування через зонд недоношених дітей перших днів життя рекомендовано використовувати спеціальні апарати — лінеомати, за допомогою яких молоко в шлунок надходить рідкими краплями. При постійному зондовому годуванні через дозатор швидкість і об’єм розчину визначає лікар, а медичні сестри контролюють стан дитини під час введення. Використовують такі способи введення зонду: орогастральний і назогастральний (якщо у дитини відсутні дихальні розлади).
Також догляд за новонародженими з дуже малою і екстремально малою масою тіла має здійснюватися з неухильним дотриманням вимог «теплового ланцюжка» та принципів фізіологічного догляду.
Варто пояснити матерям, що тепловим ланцюжком називають комплекс заходів, направлених на зменшення втрат тепла у всіх новонароджених. Межами нормальної температури тіла новонародженого є 36,5−37,5 °С при вимірюванні в аксилярній ділянці. Недотримання теплового ланцюжка підвищує ризик розвитку у недоношеної дитини гіпоглікемії, метаболічного ацидозу, інфекції, дихальних розладів, ураження центральної нервової системи (крововиливи, судоми).
Велику роль медичні сестри відіграють у навчанні матерів методам догляду за недоношеною дитиною (зокрема методу «мати-кенгуру») та збереження лактації, правильному зціджуванню, що в цілому сприяє більш ефективному виходжуванню та скороченню строків перебування в стаціонарі. Матері навчаються основам методу теплового ланцюжка та активно допомагають медичним сестрам у його впровадженні.
Щодо методу «мати-кенгуру», то це спосіб виходжування недоношених дітей, при якому максимально використовують фізичний контакт «шкіра-до-шкіри» матері та дитини. Суть методу полягає в тому, що новонароджену дитину кожного дня викладають на груди матері або батька. Використання методу «мати-кенгуру» значно прискорює процес адаптації недоношеної дитини до умов навколишнього середовища. Такі діти краще розвиваються та швидко набирають вагу.
Виявлені чинники ризику з боку матерів
Аналіз чинників ризику з боку матерів допоміг встановити, що народження дітей з екстремально малою масою тіла найчастіше відбувається на 26−29 тижні вагітності (40%).
У 70% випадків матері перебувають у незареєстрованому шлюбі, за соціальним станом переважають жінки, які мають роботу.
Щодо вікових характеристик, то закономірностей виявлено не було (серед матерів, які брали участь у дослідженні, не було жінок молодше 19 і старше 35 років).
У 90% випадків реєструвався обтяжений акушерський анамнез:
- безпліддя;
- хронічний аднексит;
- поєднаний гестоз;
- прееклампсія тощо.
Ускладнені пологи спостерігалися у 68% випадків.
Під час проведених досліджень було виділено 7 основних груп відповідно до різних аспектів стану пацієнтів, які власне і визначали специфіку лікувальних технологій при догляді за новонародженими з екстремально малою масою тіла:
- група № 1 містила показники маси тіла;
- група № 2 містила дані щодо кількості ліжко-днів;
- група № 3 об’єднувала дані щодо строку гестації та віку матерів;
- група № 4 містила показники щодо функціонального стану новонародженого за шкалами Апгар та Сілвермана;
- група № 5 об’єднувала дані щодо наявності ознак обтяженого акушерського та соматичного анамнезу;
- група № 6 об’єктивно відображала наявність ознак ускладнення пологів;
- група № 7 містила показники щодо медико-соціального статусу матерів.
Отже, організм недоношених дітей, а особливо дітей з екстремально малою масою тіла, має свої фізіологічні та анатомічні особливості. Тому відповідальний підхід медичних сестер до роботи, спостережливість, дотримання правильних методик, знання і вміння працювати зі складною апаратурою — необхідні умови для повноцінної підтримки життя недоношеної дитини.
Важливу роль у поліпшенні показників виживання недоношених новонароджених з екстремально малою масою тіла відіграє:
- своєчасне надання невідкладної допомоги;
- раннє призначення необхідної респіраторної підтримки;
- застосування сурфактантної терапії;
- введення внутрішньовенних імуноглобулінів;
- збалансоване ентеральне і парентеральне годування тощо.
Формуючи методику догляду за недоношеними дітьми варто:
1) застосовувати у пологових відділеннях стандарти сестринського догляду за глибоко недоношеними дітьми;
2) надавати рекомендації матерям щодо їх активної участі у догляді за своєю дитиною (метод «мати-кенгуру», методи збереження лактації);
2) посилити акушерське спостереження за матерями з обтяженим акушерським анамнезом (безпліддя, хронічний аднексит, поєднаний гестоз, прееклампсія тощо), за матерями молодше 19 і старше 35 років, особливо на 26−29 тижнях вагітності. Проблема недоношеності є однією із найактуальніших у сучасній педіатрії, адже досі не існує надійних засобів запобігання недоношуванню і його ефективному лікуванню. У зв’язку з цим єдиним заходом зниження захворюваності та смертності, поліпшення в подальшому якості життя недоношених дітей є вдосконалення методів виходжування їх медичними сестрами.


