Медична ефективність діяльності закладів охорони здоров’я — якісна та кількісна характеристика ступеня досягнення поставлених цілей у сфері профілактики, діагностики та лікування захворювань з урахуванням критеріїв якості, адекватності та результативності. У такому випадку медичний ефект може бути виражений через показники захворюваності, «індекси здоров’я», показники летальності, різні показники, що характеризують якість медичної допомоги, тощо.
Щодо конкретного хворого — це одужання або поліпшення стану здоров’я, відновлення втрачених функцій систем та органів. На рівні установ або системи охорони здоров’я в цілому медична ефективність може бути оцінена ступенем зміни у часі, наприклад, показників первинної захворюваності на хвороби системи кровообігу, злоякісні новоутворення, захворювання з тимчасовою втратою працездатності тощо.
Шляхом визначення медичної ефективності оцінюють правильність чи неправильність вибору лікування з точки зору впливу на здоров’я. Правильний вибір медичного втручання передбачає послідовність таких дій: виявити варіанти, оцінити можливі результати застосування кожного варіанта та обрати або допомогти пацієнтові у виборі варіанта.
Роль інновацій для медичної ефективності
Медична ефективність виявляється, зокрема, у впровадженні нових технологій, завдяки яким пацієнтів госпіталізують до стаціонарів на коротший строк (наприклад використання сучасних технологій при лікуванні катаракти або ендоскопічних технологій у хірургії).
Розвиток медицини також підвищує відсоток виживання пацієнтів та забезпечує ліпші результати при використанні певних медичних технологій (наприклад при трансплантації серця на сьогодні виживає значно більше пацієнтів, вони живуть довше порівняно з часом, коли ці операції тільки почали проводити).
Крім того, впровадження нових медичних технологій робить медичну допомогу доступною для тих категорій і груп хворих, які раніше не могли на неї розраховувати (наприклад сучасні анестезіологічні посібники дають змогу планувати оперативні втручання щодо літніх пацієнтів, які мають протипоказання до наркозу).
Складові медичної ефективності
Одним із показників клінічної ефективності роботи діагностичних служб (рентгенологічної, ендоскопічної, ультразвукової, цитологічної та інших) може бути частка хворих зі стадіями злоякісних новоутворень. Цей показник обраховують як відсоткове співвідношення кількості хворих, яким діагноз злоякісних новоутворень у III стадіях було встановлено вперше в житті, до загальної кількості онкологічних хворих, яким діагноз було встановлено вперше в житті.
В аналізі клінічної ефективності найважливішою складовою є оцінювання результатів динамічного спостереження диспансерних хворих, яке виражається показником ефективності диспансеризації. Цей показник обраховують як відсоткове співвідношення кількості хворих, що перебувають на диспансерному обліку і в яких на кінець звітного періоду був один із можливих результатів (поліпшення, без змін, погіршення), до загальної кількості хворих, які перебувають на диспансерному обліку через це захворювання.
Медичну ефективність проведених реабілітаційних заходів серед осіб зі стійкою непрацездатністю (інвалідів) можна оцінювати показником повної медичної та професійної реабілітації інвалідів. Цей показник обраховують як відсоткове співвідношення кількості інвалідів, визнаних працездатними, до загальної кількості повторно оглянутих медикосоціальною експертною комісією інвалідів.
Формули для вираховування медичної ефективності
Узагальнена формула визначення коефіцієнта медичної ефективності (Км) виглядає так:
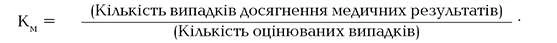
Наприклад, у закладі охорони здоров’я було проведено профілактичні заходи щодо грипу — протигрипозна вакцинація. З 500 працівників закладу 300 осіб зробили щеплення (кількість вакцинованих працівників), а 200 — відмовились (кількість невакцинованих працівників). Під час епідемії захворіли 42 вакциновані працівники (кількість вакцинованих хворих) та 68 невакцинованих (кількість невакцинованих хворих).
У такій ситуації медичну ефективність профілактики визначають за допомогою індексу епідеміологічної ефективності або коефіцієнта епідеміологічної ефективності.
Індекс епідеміологічної ефективності обчислюють за такою формулою:
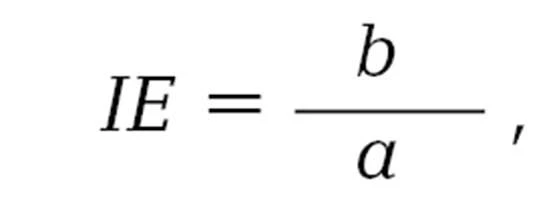
де
ІЕ — індекс епідеміологічної ефективності;
b — кількість хворих осіб зі 100 працівників, яким не проводили профілактику (показник захворюваності на 100 працівників);
a — кількість хворих осіб зі 100 працівників, яким проводили профілактику (показник захворюваності на 100 працівників).
У свою чергу, показники захворюваності на 100 працівників, яким проводили (a) та не проводили (b) щеплення, визначають за такими формулами:
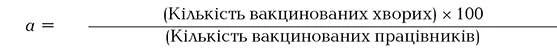
Отже, підставивши наші показники у формули, отримаємо такий результат:
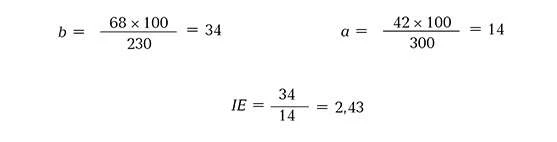
Тобто індекс епідеміологічної ефективності свідчить, що показник захворюваності на 100 працівників, яким не проводили профілактику, у 2,43 рази більший, ніж показник захворюваності на 100 працівників, яким проводили профілактику.
Коефіцієнт епідеміологічної ефективності розраховують за такою формулою:
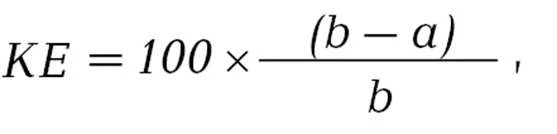
де
КЕ — коефіцієнт епідеміологічної ефективності;
b — кількість хворих осіб зі 100 працівників, яким не проводили профілактику (показник захворюваності на 100 працівників);
a — кількість хворих осіб зі 100 працівників, яким проводили профілактику (показник захворюваності на 100 працівників).
Отже, підставивши наші показники у формулу, отримаємо такий результат:
КЕ=100 ´ (34 – 14) / 34=59%
Тобто коефіцієнт епідеміологічної ефективності демонструє, що показник захворюваності на 100 працівників, яким не проводили профілактику, на 59% більший, ніж показник захворюваності на 100 працівників, яким проводили профілактику.




